脳神経・IVRセンター
脳血管内治療科・IVR(画像下治療)科
2020年4月から脳神経・IVRセンター、脳血管内治療科・IVR(画像下治療)科が当院に新設されました。
当科は、脳および下肢の病気に対するカテーテル治療[画像下治療(インターベンショナルラジオロジー: IVR)または血管内治療]に特化した診療科です。
対象となる病気は主に脳卒中(特に急性期脳梗塞、破裂脳動脈瘤が原因のくも膜下出血)、脳卒中の原因となる未破裂脳動脈瘤および頸動脈狭窄症と間歇性跛行や安静時下肢疼痛、下肢の壊疽の原因になる末梢動脈疾患(PAD)などです。
当科では日本脳神経血管内治療学会指導医と日本IVR学会専門医の両方の資格を有し治療経験の豊富な医師が、各診療科や看護師・放射線技師等の医療スタッフとの密な連携して質の高い最先端の医療を提供して参ります。
インターベンショナルラジオロジー;IVR(画像下治療)、血管内治療とは
外科的手術治療のように皮膚や骨を切り開いたりすることなく、血管の中からアプローチする手術法です。足の付け根や手首、肘の内側の血管など、体の表面近くを通る血管から、カテーテルという細い管を挿入し、大動脈を通じて目的血管まで進めます。脳血管などの細い血管に生じた病変(脳動脈瘤など)に対する血管内治療では、カテーテルの中にさらに細いカテーテルを入れ、病気のある部位まで進めていき、様々な道具を用いて病気を治療します。近年の画像診断および治療機器の開発や改良、治療技術の進歩により、1990年代後半から治療数は増加し、最近では多くの外科治療がIVRに置き換わってきています。様々な疾患が血管内治療の対象となりますが、主に金属コイル・接着剤・専用の粒子状塞栓物質などを使って病変部を閉塞し、出血を予防する手術(脳動脈瘤、脳の血管奇形など)、狭くなった血管を拡げて血液の流れを改善させる手術(急性期脳梗塞に対するカテーテルを用いた閉塞血管の再開通治療、頸動脈狭窄、下肢閉塞性動脈硬化症や腎動脈狭窄に対する血管拡張術など)、血流豊富な腫瘍に対する塞栓術や薬剤注入療法などがあります。
スタッフ
| 氏名 | 役職 | 資格・業績等 |
|---|---|---|
| 高山 勝年 | 脳神経・IVRセンター センター長 部長 |
|
| 和田 敬 | 医長 |
|
| 明珍 薫 | 医長 |
|
脳動脈瘤に対する脳血管内治療(IVR)
くも膜下出血を起こす原因のほとんどが脳動脈瘤(図1)の破裂によるものです。脳動脈瘤が破裂してくも膜下出血をきたした場合には、重篤な脳の後遺症や生命の危険性が高く、破裂を防止する処置が必要となります。これには大きく二つの方法があり、一つは外科的開頭手術(開頭クリッピング術)で、もうひとつは動脈瘤内にプラチナ製のコイルを詰めて動脈瘤を閉塞する方法でコイル塞栓術(脳血管内治療または脳血管内手術)と呼ばれます。
脳動脈瘤コイル塞栓術は1997年から日本で保険認可されて以来すでに20年以上の歴史のある治療です。認可されて以来「切らない脳動脈瘤の治療」として注目を浴びましたが、最近では脳動脈瘤の治療は外科的治療(開頭クリッピング術)から脳血管内治療に置き換わりつつあります。
治療法はまず足の付け根から管(カテーテル)を入れ、その中にさらに細い管(マイクロカテーテル)を挿入し、動脈瘤の中まで誘導します。その後、プラチナ製の柔らかい金属のコイルを動脈瘤の中に送り込んで瘤の内部をつめ、コイルを切り離して置いてきます。コイルは動脈瘤の大きさにより何本も必要とされます。最終的に動脈瘤内が完全に詰まったのを確認した後、カテーテルを抜去し、手技を終了します。脳動脈瘤コイル塞栓術においては動脈瘤のネック(入り口)の広さが治療の難易度に大きく関わり、ネックが狭い程、治療が安全かつ完全にできます。しかし最近ではステントを併用することで、従来は治療が難しかったネックの広い動脈瘤もうまく治療できるようになりました(図2)。
脳血管内治療の治療道具の進歩は著しく、2015年からフロダイバーターステント(メッシュ状の金属の筒)(図3)が日本で認可されました。このフロダイバーターステントはいままでの脳血管内治療は違って動脈瘤にプラチナコイルを入れることなく動脈瘤の発生している動脈にフロダイバーターステントを留置するだけで治療ができるようになりました(図4)。この治療は治療時間も短く(早ければ治療時間は約1時間程度)患者さんの体にやさしい治療です。
コイル塞栓術では、時間がたつと瘤内に詰めたコイルが少しだけ縮小して隙間ができ、破裂予防効果が不十分になってしまう場合があります。このため定期的に画像検査(脳血管造影検査やMRA)を行い、治療効果が十分かどうかを慎重に経過観察していく必要があります。
一般的に脳血管内治療の対象となる患者さんは、脳深部や頭蓋骨底部に脳動脈瘤があり、手術が困難または治療リスクが高いと考えられる場合、全身状態不良や高齢などの理由で手術や麻酔のリスクが高いと考えられる場合、患者様が血管内治療を希望される場合などです。当院では脳神経外科医と相談の上、患者様に最適の治療を判断し提供をいたします。
図1,2.未破裂脳動脈瘤に対するステントを用いた脳血管内治療(IVR)60歳代男性
図1
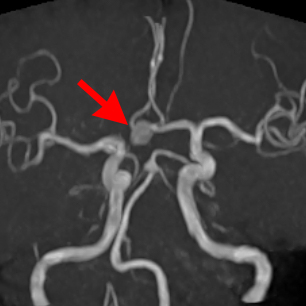
治療前の頭部MRA検査で、こぶ状に膨らんだ脳動脈瘤(前交通動脈瘤)が認められます(矢印)。
図2
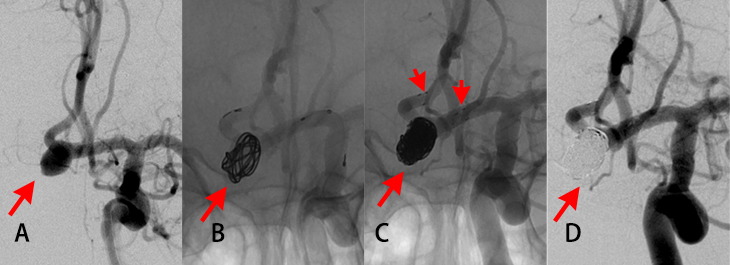
- A. こぶ状に膨らんだ脳動脈瘤(前交通動脈瘤)が認められます(矢印)。
- B. プラチナ製の柔らかい金属のコイルを動脈瘤の中に送り込んでいます(矢印)。
- C. コイルを動脈瘤の中に複数本詰めていき(矢印)、コイルが飛び出さないようにステント(金属の筒)を動脈瘤の入り口を覆うように血管の中に留置しています(短い矢印)。
- D. 動脈瘤内は完全に詰まっています(矢印)。
図3. 脳動脈瘤の脳血管内治療に用いるフローダイバーターステント
図3

非常に網目が細かく柔軟性のある金属メッシュのステント(金属の筒)です。脳動脈瘤の入り口を覆うように血管の中に留置することで、脳動脈瘤内への血液の流入が徐々に減少し、最終的に脳動脈瘤を縮小・消失させます。
図4. 脳動脈瘤に対するフローダイバーター ステントを用いた脳血管内治療(IVR)
図4
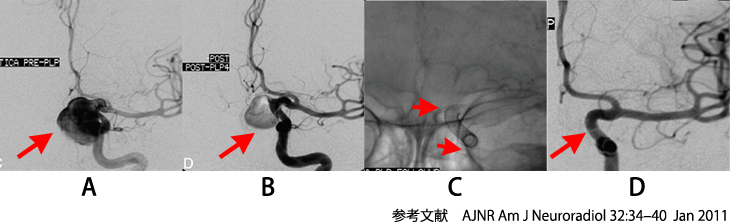
- A. こぶ状に膨らんだ脳動脈瘤(左内頸動脈瘤)が認められます(矢印)。
- B. フローダイバーター ステントを脳動脈瘤の発生している動脈に留置した後です。脳動脈瘤内への血液流入が減少しています(矢印)。
- C. 留置したフローダイバーター ステント(矢印)。
- D. 治療から6ヵ月後。脳動脈瘤は消失しています(矢印)。
急性期脳梗塞に対する脳血管内治療(IVR)
脳梗塞は、脳の血管が詰まり、脳細胞の機能が止まってしまって起こる病気です。急に右側の手足か左側の手足が動かなくなったり、突然しゃべれなくなったり、意識がはっきりしなくなったりします。脳細胞は時間が経つと死んでしまい、こうなるといかなる治療をしても細胞は元には戻らなくなってしまうため、脳細胞が死ぬ前に一刻も早く病院で診断を受け、治療を行う必要があります。
脳梗塞の原因によりますが、特に塞栓症では重篤な後遺症が残る可能性が高く、社会復帰できない可能性は約60%になると言われています。
この治療の目的はできるだけ早く詰った血管を開通させ、後遺症を残さないようにすることです。いままでは症状が起きて4時間30分以内であれば、詰まっている血のかたまり(血栓)を溶かすt-PAという薬を投与する内科治療だけでしたが、
2014年に血管内治療の有用性を示す医学的根拠が示され、できるだけ後遺症を残さないで脳梗塞から回復するためには、症状から出現してから6時間以内に脳血管内治療を行うことが強く推奨されています。
つまり脳梗塞を起こした患者さんはできるだけこの治療を早く受ける必要があります。最新の医学のデーターでは発症から特に4時間以内に脳血管内治療に成功すれば80%以上の患者さんが社会復帰可能であることが示されています。
現在、急性期脳梗塞に対する血管内治療(図5)は、ステントレトリーバーという金属の筒に血栓を引っ掛けて、ステントレトリーバーごと取り除く方法と、太めの管(カテーテル)で血栓を吸引して取り除く方法があります。血栓が回収でき、元通りに血液が流れるようになると、脳細胞のダメージを最小限にすることができます。完全に片方の手足が動かなくなった方が歩いて退院するといったこともまれではありません。
当院では2020年4月から24時間365日、当センター医師によるこの治療を受けていただくことが可能となりました。
図5. 急性期脳梗塞に対する脳血管内治療(IVR) 60歳代男性
突然呂律が回らなくなり、左半身の脱力が出現し、改善しないため救急車で搬送されました。来院時不整脈(心房細動)あり。
図5
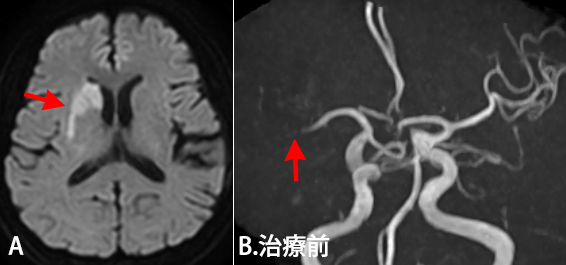
- A. MRI検査で右脳に小さな脳梗塞が認められる(白いところ矢印)。
- B. 脳MRA検査で脳の右側の血管(右中大脳動脈)が詰まっている(矢印)。
図5
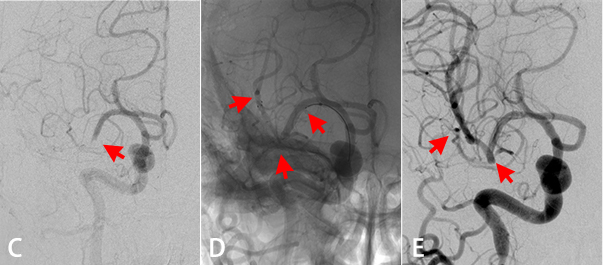
- C. 脳の右側の血管(中大脳動脈)が血栓(血液のかたまり)で詰まっています(矢印)。
- D. ステントレトリーバー(血栓をからめとる器具)を詰まっている血管を越えて留置しています(矢印)。
- E. ステントレトリーバーを体外に取り出すと、詰まっていた血管は開通し、血液の流れが改善しています(矢印)。
図5
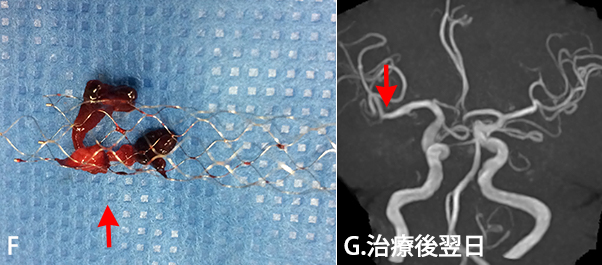
- F. ステントレトリーバーでからめとって取り出した血栓(矢印)。
- G. 治療翌日の脳MRA検査で詰まっていた脳の血管(右中大脳動脈)は開通し、血液の流れが改善しています(矢印)。術後呂律困難および左半身の脱力症状は改善し、後遺症なく退院されました。
頚動脈狭窄症に対する血管内治療(IVR)
頚動脈ステント留置術(CAS: Carotid Artery Stenting)について
頚動脈狭窄症は、脳につながる首の動脈(頚動脈)が細くなる病気で、放置すれば重篤な脳梗塞の原因となります。治療が必要となる細さの程度(狭窄率)は、症状を有する場合は狭窄率50%以上、症状がない場合でも狭窄率80%以上が治療の対象となります。
治療法として外科的治療(頚動脈内膜剥離術)とカテーテル治療(頚動脈ステント治療)とがありますが、頚動脈ステント治療(図6)は2008 年4 月から日本でも正式に認可された治療法です。
この治療の目的は脳梗塞を未然に防ぐ事ですが、治療の成功は、治療に伴う合併症(周術期合併症)を起こすことなく頚動脈ステント治療を完遂する事です。周術期合併症としては、脳梗塞、心筋梗塞などがあり、この治療を行う医師の技量を表す指標のひとつが周術期合併症の発生率です。発生率が低ければ高い医療技術を有していることを意味します。米国で行われた頚動脈ステントの臨床研究(CREST study)では厳選された一流医師によりステント治療が施行され、周術期合併症の発生率は脳梗塞4.1%、心筋梗塞1.1%でした。またこの臨床研究での頚動脈ステント治療はさまざまな領域の医師(計134 名)で行われており、その内訳は循環器内科医(40%)、神経放射線科医(23%)、放射線科医(11%)、血管外科医(17%)、脳外科医(7%)、神経内科医(3%)でした。その中で最も成績が良かったのは神経放射線科医でした。当科では神経放射線科医が頚動脈ステント留置術(CAS)の治療を行います。
図6.頸動脈高度狭窄症に対するステントを用いた血管内治療(IVR) 70歳代男性
図6
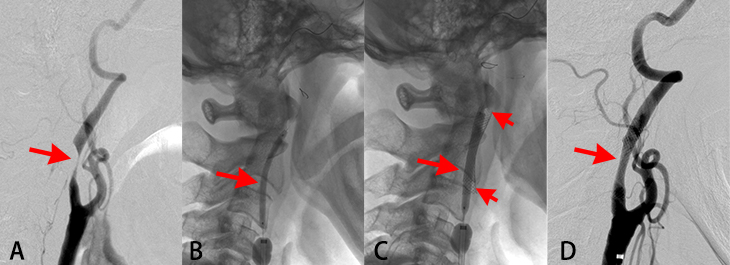
- A. 脳につながっている首の血管(右内頸動脈)が非常に細くなっています(矢印)。
- B. まず、細くなっている血管を細め(直径3mm)の風船付きカテーテルで拡げています(矢印)。
- C. 血管の細くなっている部分を覆うようにステント(金属の筒)を留置し(短い矢印)、風船付きカテーテル(直径4mm)で拡げています(矢印)。
- D. 血管の細くなっていた部分は良好に拡がっており、血液の流れが改善しています(矢印)。
末梢動脈疾患(PAD)とは
種々の原因(高血圧、糖尿病、高脂血症、喫煙など)により動脈硬化が進み、足の血管が細くなったり、詰まったりして症状が出現する病気です。高齢の男性に多く、食生活の欧米化に伴い近年増加傾向です。以前は閉塞性下肢動脈硬化性(ASO)と呼ばれていました。
この病気の症状により4つの段階に分類されます。
治療は第2段階以上の症状と伴った患者さんは血管内治療(IVR) が必要になります。
症状の4つの段階
- 1. 冷感・しびれ感:足の指や足のうらが青白くなることもあります。
- 2. 間欠性跛行(はこう):歩くとふくらはぎやふとももが締め付けられるように痛くなり、休まないと歩けなくなります。
- 3. 安静時疼痛:じっとしていても足が痛み、夜も眠れなくなったり、刺すような痛みが持続することもあります。
- 4. 潰瘍・壊死:治りにくいキズ(潰瘍)ができたり、黒く壊死してしまう(腐ってくる)ことがあります。
特に3, 4段階は重傷下肢虚血(CLI)と呼ばれ、治療しないと足を切らなくてはいけなくなります。
重症下肢虚血(CLI)
重症下肢虚血(CLI)は、下肢末梢動脈疾患や下肢閉塞性動脈硬化症の中でも一番重症の病気の状態です。治療されなければ足を切らなくてはいけなくなり、場合によっては生命の危険があります。CLIに対する薬物療法や運動療法は無効であり、まず血管内治療や手術による下肢血流の改善を図る必要があります。血管内治療は外科的バイパス手術に比べ、診断から治療までが迅速に対応可能であり、全身麻酔のリスクの高い方や、認知症や寝たきりなどの方も治療可能です。
重症下肢虚血(CLI)に対して血管内治療とバイパス手術を比較した臨床試験(BASIL試験)では、外科治療も血管内治療もCLIに対する初期治療として同等に効果的ですが、血管内治療が安価であり、特に生命予後が2年以内と予測される全身状態不良患者では、切らずに治す低侵襲な血管内治療が第一選択とされるべきであると結論されています。
検査:
- 1. ABI検査(上腕・足関節血圧比):両腕と両足の血圧を同時に測り、比率をだします。通常は足の血圧の方が高いので、1.0以上が正常となりますが、足の血流に異常があると1.0未満となり、特に0.9未満では末梢動脈疾患(PAD)の可能性が高くなります。
- 2. 下肢動脈エコー(超音波)検査:ゼリーを付けて体表面からプローブを当て、狭くなったり詰まっている血管を観察します。
- 3. 造影CT検査と下肢MRA検査:点滴を確保した上造影剤を注入し、下肢動脈が造影されたところで撮影を行います。大動脈からくるぶしの辺りまでの動脈が観察可能です。造影CT検査は造影剤を使用しますが、下肢MRAは造影剤を使用しません。腎臓の機能が悪い患者さんは下肢MRAがより適しています。
末梢動脈疾患(PAD)に対する血管内治療(IVR)
カテーテルという細い管を血管の中に挿入して治療を行います。風船付きカテーテルを膨らませたり、ステントという金属の筒を留置して、細くなったり詰まったりした血管を内側から押し拡げます(図7、8)。
図7.末梢動脈疾患(PAD)に対する血管内治療(IVR)70歳代男性 糖尿病
図7
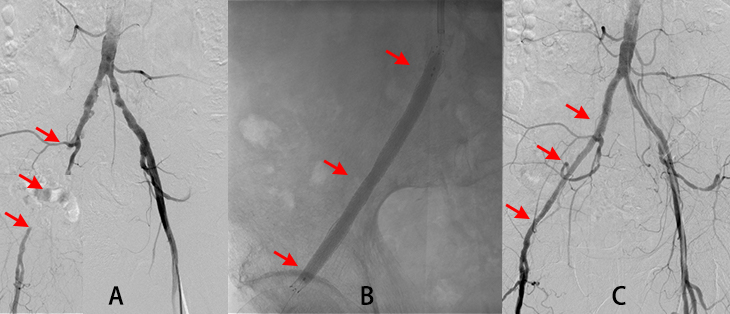
- A. 右足に向かう血管の一部が途切れており、血管が詰まっています(矢印)。
- B. ステント(金属の筒)を血管が詰まっている部分を覆うように留置して、風船付きカテーテルで拡げています(矢印)。
- C. 詰まっていた血管は開通し、良好に拡がっており、血液の流れが改善しています
図8.重傷下肢虚血に対する血管内治療(IVR)70歳代女性 糖尿病
図8
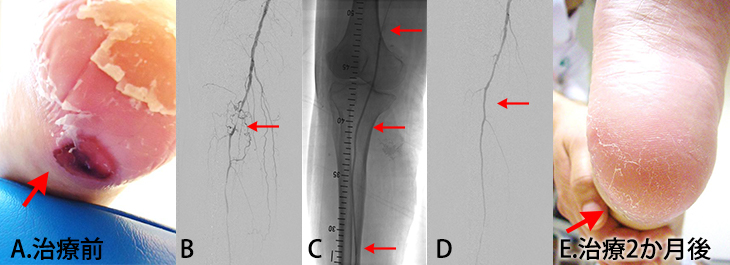
- A. 治療前 右足のかかとの部分にキズ(皮膚潰瘍)が認められます(矢印)。
- B. 右足膝下の血管が非常に細くなっています(矢印)。
- C. 細くなっている血管を風船付きカテーテルで拡げています(矢印)。
- D. 細くなっていた血管は良好に拡がっており、血液の流れが改善しています(矢印)。
- E. 治療2ヵ月後 右足のかかとのキズ(皮膚潰瘍)が治っています。